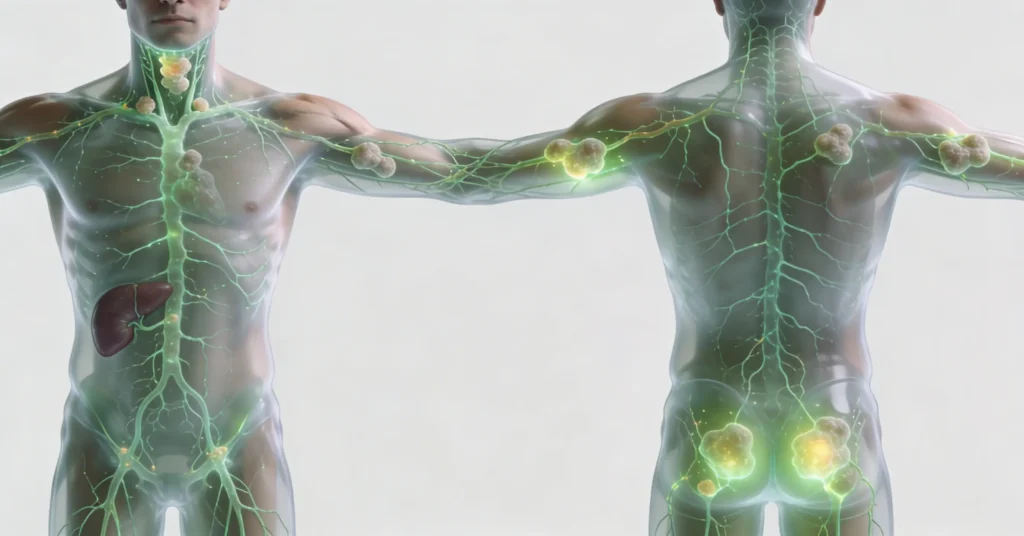
O linfoma é um tipo de câncer do sangue que se desenvolve no sistema linfático e muitas vezes evolui de forma silenciosa, com poucos sintomas no início. Ele pode acometer diferentes regiões do corpo, como pescoço, axilas, tórax, abdômen e virilha, e exige diagnóstico precoce para aumentar as chances de cura.
No Instituto de Oncologia do Paraná (IOP), em Curitiba, a avaliação é feita por hematologistas especializados em linfomas, com abordagem multidisciplinar e acesso a tratamentos modernos, como quimioterapia, imunoterapia, radioterapia e transplante de medula óssea, quando indicado.
O que é linfoma?
O linfoma é um câncer que tem origem nas células do sistema linfático, estrutura responsável pela defesa do organismo contra infecções e outras doenças. Ele se desenvolve principalmente em linfonodos (gânglios linfáticos) localizados no pescoço, axilas, virilha, tórax e abdômen. Existem dois grandes grupos de linfoma:
- Linfoma de Hodgkin (LH): responde por uma menor parcela dos casos de linfoma e é mais frequente em adolescentes, adultos jovens e em pessoas por volta dos 60 anos.
- Linfoma não Hodgkin (LNH): é o tipo mais comum de linfoma e costuma acometer principalmente pessoas idosas.
Incidência do linfoma no Brasil
De acordo com estimativas do Instituto Nacional de Câncer (INCA), milhares de novos casos de linfoma não Hodgkin são diagnosticados a cada ano no Brasil, em homens e mulheres, reforçando a importância da atenção aos sinais e sintomas e da realização de consultas regulares com especialistas.
Principais causas e fatores de risco do linfoma
A maioria dos casos de linfoma tem causa desconhecida, mas há alguns fatores associados ao desenvolvimento da doença.
- Alterações genéticas (mutação no DNA): mudanças em genes das células de defesa, que podem provocar divisão celular descontrolada ou impedir a morte celular programada.
- Histórico familiar: ter familiares de primeiro grau com diagnóstico de linfoma pode aumentar o risco.
- Imunossupressão: doenças ou tratamentos que enfraquecem o sistema imunológico também podem estar relacionados a alguns tipos de linfoma.
Nem todo paciente com esses fatores de risco terá linfoma, mas conhecer essas informações ajuda na vigilância e na busca por avaliação médica precoce.
Sintomas do linfoma: sinais para ficar atento
O linfoma é considerado uma doença silenciosa porque seus sintomas podem ser inespecíficos e confundidos com outras condições comuns.
Alguns sintomas gerais que podem estar presentes em linfomas incluem:
- Cansaço ou fraqueza persistentes.
- Febre, geralmente baixa e prolongada, sem causa aparente.
- Sudorese noturna intensa.
- Perda de peso sem motivo aparente.
- Dores pelo corpo.
- Coceira na pele (prurido) sem lesões aparentes.
- Surgimento de nódulos (ínguas) em regiões como pescoço, axilas e virilha.
Sintomas de linfoma por região do corpo
- Pescoço, axilas e virilhas: aumento de linfonodos (ínguas) indolores, que podem crescer progressivamente.
- Tórax: tosse, falta de ar, sensação de aperto ou dor torácica, quando há linfonodos aumentados na região do mediastino.
- Pelve e abdômen: sensação de estômago sempre cheio, desconforto abdominal, distensão ou aumento do volume abdominal.
Caso esses sinais persistam por semanas, é importante buscar avaliação médica para investigação. O diagnóstico precoce aumenta as chances de tratamento bem-sucedido.
Como é feito o diagnóstico do linfoma?
O diagnóstico de linfoma é feito por meio da avaliação clínica, exames de imagem e exames laboratoriais, incluindo biópsia de linfonodo ou de outras áreas suspeitas.
- Consulta com especialista: o hematologista avalia sintomas, histórico clínico e realiza exame físico detalhado.
- Exames de imagem: ultrassom, tomografia computadorizada, PET-CT e outros exames ajudam a avaliar a extensão da doença.
- Biópsia: remoção parcial ou total de um linfonodo para análise em laboratório, confirmando o tipo de linfoma.
- Exames de sangue: avaliam o estado geral do paciente e podem auxiliar na caracterização da doença.
No IOP, o diagnóstico é conduzido por equipe experiente, com integração entre hematologia, oncologia clínica, radiologia e patologia, o que permite definição precisa do tipo de linfoma e do melhor plano de tratamento para cada paciente.
Tratamento do linfoma
O tratamento do linfoma é individualizado e depende de fatores como tipo de linfoma (Hodgkin ou não Hodgkin), estágio da doença, idade do paciente, comorbidades e resposta ao tratamento.
Entre as principais opções terapêuticas estão:
- Imunoquimioterapia: combinação de quimioterapia com anticorpos monoclonais (imunoterapia) para atacar especificamente as células do linfoma.
- Radioterapia: pode ser indicada em associação à quimioterapia, principalmente em estágios iniciais ou em situações específicas.
- Transplante de medula óssea: em casos selecionados, especialmente em linfomas agressivos ou em recaída.
Alguns linfomas são pouco agressivos e têm evolução mais lenta, enquanto outros são mais agressivos e exigem início rápido do tratamento. Em ambos os casos, o acompanhamento especializado é essencial para obter as melhores taxas de resposta e controle da doença.
Taxa de cura e prognóstico
Assim como em outros tipos de câncer, muitos linfomas apresentam altas taxas de cura quando diagnosticados e tratados precocemente. Fatores como estágio da doença, tipo de linfoma, idade e estado geral de saúde influenciam diretamente o prognóstico.
Prevenção e hábitos saudáveis
Não existe uma forma garantida de evitar o linfoma, mas algumas atitudes ajudam a manter o sistema imunológico mais saudável e podem contribuir para reduzir o risco de vários tipos de câncer.
- Manter alimentação equilibrada, rica em frutas, verduras e alimentos naturais.
- Praticar atividade física regularmente.
- Evitar tabagismo e consumo excessivo de álcool.
- Realizar consultas médicas periódicas e exames de rotina.
Estar atento ao próprio corpo e procurar avaliação médica diante de sintomas persistentes é fundamental para o diagnóstico precoce.
Quando procurar um hematologista?
A orientação é buscar um especialista quando:
- Nódulos (ínguas) em pescoço, axila ou virilha não desaparecem após algumas semanas.
- Há perda de peso não intencional, febre prolongada ou sudorese noturna intensa.
- Surge cansaço importante, falta de ar ou dor torácica sem causa aparente.
No IOP, em Curitiba, o paciente encontra equipe multidisciplinar especializada em linfomas, estrutura completa para diagnóstico, tratamento oncológico e suporte integral durante todas as fases do cuidado.
Tratamento do linfoma no IOP
O Instituto de Oncologia do Paraná é referência em oncologia na região, com unidades no Batel, Centro Cívico, Mossunguê e Hospital São Marcelino Champagnat em Curitiba.
A instituição oferece:
- Equipe de hematologia e oncologia clínica com experiência em linfomas.
- Serviços de quimioterapia, radioterapia (em parceria com a Oncoville) e transplante de medula óssea, quando indicado.
- Apoio integral com nutrição, psicologia, fisioterapia, educação física oncológica e enfermagem especializada.
- Participação em pesquisa clínica e acesso a protocolos modernos de tratamento.
Se você apresenta sintomas suspeitos de linfoma ou já recebeu esse diagnóstico, agende uma consulta para avaliação com um especialista do IOP.
Agendar consulta sobre linfoma
Perguntas frequentes sobre linfoma
1. O linfoma tem cura?
Sim. Muitos tipos de linfoma têm altas taxas de cura, principalmente quando diagnosticados precocemente e tratados com protocolo adequado.
2. Todo caroço no pescoço é linfoma?
Não. Ínguas e nódulos podem surgir por infecções e outras causas benignas, mas qualquer aumento persistente de linfonodos deve ser avaliado por médico.
3. Linfoma é contagioso?
Não. O linfoma não é uma doença contagiosa e não se transmite de pessoa para pessoa.
4. Qual médico trata linfoma?
O linfoma é tratado principalmente por hematologistas que podem atuar em conjunto com outras especialidades, conforme o caso.
5. Como marcar consulta para investigar linfoma no IOP?
O atendimento pode ser agendado por telefone, WhatsApp ou pelos canais de contato disponíveis no site do IOP.